前回の続き・・・。
前回まで、検査の方法を紹介してきた。
今回は実際の治療法を紹介しよう。
《集学的治療》
1.集学的治療とは
1) 集学的治療の目的
‟がん”の治療法には、手術(外科治療)、薬物療法、放射線治療などがある。
治療法が進歩した現在においても、‟がん”の種類や進行度によっては、それぞれ単独の治療法では十分な効果を得られない場合があるので、より高い治療効果を目指して、これらの治療法を組み合わせて治療することを‟集学的治療”という。
2) 集学的治療の理念
医療は細分化や専門化がすすみ、それぞれの分野に専門家がいる。
新しい治療法も次々に確立されているので、すべての治療法やケアの方法について、どの医療者でも対応できるとは限らない。
‟集学的治療”では、多くの専門家がチームとなって連携しながら、ひとりひとりに合わせた治療を進めていく。
2.集学的治療の実際
1) 治療方針の決定
さまざまな‟がん”治療(手術(外科治療)、薬物療法、放射線治療)の専門家が、患者本人にとっての最善の治療について話し合う会議のことをキャンサーボードといい、治療法についていろいろな意見がある場合や、まれな病気などで治療法が確立していない場合などに行われる。
必要に応じて画像診断、病理診断などを専門とする医師や、看護師、薬剤師なども加わる。
担当の医師は検査を行いながら、その人の‟がんにもっとも効果が期待できる治療の組み合わせを探っていく。
年齢や性別、‟がん”以外の持病、生活環境、本人の希望なども考慮して総合的に判断し、治療法を決めていく。
治療の開始後も定期的に検討し、治療法を変えていくこともある。
2) 集学的治療の実際
‟集学的治療”は、主に、手術、薬物療法、放射線治療などを組み合わせて行い、その際には、支持療法や緩和ケア、療養生活に欠かせない栄養サポート(※注 1 )なども行われる。
(※注 2 ) ‟がん”によって食事が十分に取れない場合や、薬物療法や手術の影響で一時的に食事の量が減る場合がある。栄養状態が悪いと‟がん”の治療を支える体力が維持できなくなる。入院中には医師・歯科医師・看護師・管理栄養士・薬剤師・臨床検査技師などの多職種による栄養サポートチーム( Nutrition Support Team: NST )が関わり、治療前から食事・栄養管理の支援を継続して行うことが多くなってきている。
【集学的治療のイメージ図】
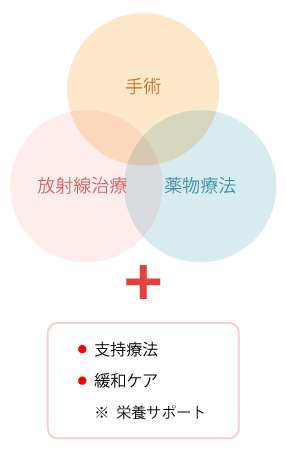
( 1 ) 支持療法
‟支持療法”とは、‟がん”そのものによる症状や、‟ がん”の治療に伴う副作用・合併症・後遺症の予防、治療、ケアのことを指す。
‟支持療法”は、療養生活の質の向上や、仕事などのこれまでの生活と治療を無理なく両立できるようにサポートする。
例えば、感染症に対する抗生剤の投与や、細胞傷害性抗がん薬の副作用である貧血や白血球減少、血小板減少に対する適切な治療、吐き気・嘔吐おうとに対する制吐剤せいとざい(吐き気止め)の使用などがある。
( 2 ) 緩和ケア
‟緩和ケア”とは、クオリティ・オブ・ライフ( QOL :生活の質)(※注 2 )を維持するために、‟がん”に伴う体と心のさまざまな苦痛に対する症状を和らげ、自分らしく過ごせるようにする治療法である。
(※注 2 ) 英語名 Quality of Life の略。治療や療養生活を送る患者さんの肉体的、精神的、社会的、経済的、すべてを含めた生活の質を意味する。病気による症状や治療の副作用などによって、患者さんは治療前と同じようには生活できなくなることがある。 QOL は、このような変化の中で患者さんが自分らしく納得のいく生活の質の維持を目指すという考え方です。治療法を選ぶときには、治療効果だけでなく QOL を保てるかどうかを考慮していくことも大切である。
‟がん”と診断された早い時期から身体的・精神的・社会的な苦痛について、つらさを和らげる医療やケアを積極的に行うことで、‟がん”患者本人と家族の療養生活の質をよりよいものにしていくことができる。
《手術(外科治療)》
1) 手術の目的
手術の目的は、腫瘍や臓器の悪いところを取り除くことである。
また、手術で臓器を切除したことによって正常な機能が失われてしまう場合には、臓器同士をつなぎ合わせるなどの機能を回復させるための手術(再建手術)を行うことがある。
‟がん”細胞は周囲の組織に広がったり(浸潤)、リンパ管や細かい血管に入ってリンパ節や他の臓器に広がったり(転移)することがある。
そのため、一般的に‟がん”の手術では‟がん”ができた臓器を大きめに切除する。
手術の際には、手術の痛みを取り除き、安全に受けられるように、麻酔をかけて行う。
2) 手術の方法
‟がん”の種類や病気の進み具合などで選択され、手術する部位を直接目で見て‟がん”を取り除く方法(開腹手術や開胸手術など)や、手術する部位を腹腔鏡や胸腔鏡で見ながら‟がん”を取り除く方法(腹腔鏡下手術や胸腔鏡下手術、ロボット支援下手術など)がある。
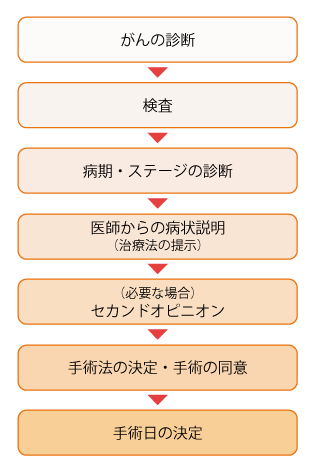
3) 手術の流れ
‟がん”の診断後、詳しく検査を行って‟がん”の進行の程度(病期・ステージ)を診断する。
手術が選択できる治療法の 1 つである場合には、担当の医師から手術の方法の提案を含んだ詳しい病状説明が行われる。
治療の選択肢についてほかの医師による説明も聞きたいと思う場合には、‟セカンドオピニオン”を聞くこともできる。
患者本人と家族が医師からの説明内容を十分に理解し、本人が納得できた場合には、手術の‟同意書”にサインする。
【手術法決定までの流れ】
4) 手術のリスクと合併症
手術は体に大きなストレスや侵襲(体の内部の状態を乱す刺激)を加えるので、手術中や手術後の経過が 100% 良好であるとは限らない。
手術の前には、担当の医師から手術のリスクや合併症について説明がある。
十分に納得したうえで手術に同意することが大切である。
合併症とは、手術後の好ましくない症状や状態のことをいう。
合併症は手術の部位によってさまざまである。
起こった場合には、それぞれの状況に応じて治療が行われる。
これらの合併症の予防と、手術後の身体機能の早期回復のために、多くの場合、手術の前からリハビリテーションを行う。
4) 手術後の経過観察と定期健診
退院後は、外来で経過を観察(経過観察)し、体調の変化や再発・転移の有無を調べる(定期検診)。
次回へ・・・。













