前回の続き・・・。
《薬物療法》
1⃣ 薬物療法の目的
‟薬物療法”は、‟がん”を治したり、あるいは、‟がん”の進行を抑えたり、症状をやわらげたりする治療である、
‟薬物療法”には、「化学療法」「内分泌療法(ホルモン療法)」「分子標的療法」などの種類がある。
化学療法という言葉がよく使われるが、「細胞障害性抗がん薬」という種類の薬を使う治療のことを、化学療法ということがある。
”がん”の治療では、‟薬物療法”だけでなく手術や放射線治療と組み合わせることもある。
患者の体調や各治療法のスケジュールなどを考慮して、入院期間中に治療する「入院治療」、あるいは、外来で通院しながら治療する「外来治療」を行う。
治療後は治療効果をみながら継続して治療したり、他の治療法を検討したり、経過を観察する。
2⃣ 薬物療法の種類
‟薬物療法”の薬は、‟がん”細胞を攻撃する。
‟薬物療法”で使われる薬の種類には、「細胞障害性抗がん薬」「内分泌療法薬(ホルモン療法薬)」「分子標的薬」などがある。
薬の種類によって、‟がん”細胞への攻撃の仕方が異なる。
・細胞障害性抗がん薬:
細胞の増殖の仕組みに着目して、その仕組みの一部を邪魔することで‟がん”細胞を攻撃する。
・内分泌療法薬(ホルモン療法薬):
ホルモンの分泌や働きを阻害し、ホルモンを利用して増殖するタイプの‟がん”を攻撃する。
・分子標的薬:
‟がん”細胞の増殖に関わるタンパク質や、栄養を運ぶ血管、‟がん”を攻撃する免疫に関わるタンパク質などを標的にして‟がん”を攻撃する。
3⃣ 薬物療法の副作用
物療法には注意しておきたい副作用がある。
薬により効果や副作用は異なり、中には治療後の生活にも関わるものもある。
また、食事や他の薬の影響も受けることがあるため、治療を始める前に十分な確認が必要である。
使用する薬については、医師や薬剤師などから十分な説明を受けることは必須である。
また、副作用は個人差があり、すでにかかっている病気によっても異なる。
治療中や治療後にいつもと違う症状を感じたら、医師や薬剤師、看護師へ必ず相談する。
事が大切である。
4⃣ サポート
医療の進歩に伴い多様化する治療への対応や患者と家族の抱える問題に取り組むために、チーム医療による支援や生活の支援をする体制がある。
治療のことだけでなく、‟薬物療法”による外見の変化に対する支援(アピアランス支援)や、治療費などの経済的な問題や、仕事の悩み、療養環境や家族の悩みなど、療養生活に対する支援が受けられる。
相談したいと思ったときには、担当医だけでなく、自分の病院の看護師や相談員、または全国のがん相談支援センターに相談することができる。
《放射線治療》
1⃣ 放射線治療の目的
手術と同様、局所に対する治療だが、手術のように臓器を取り除いたりすることなく‟がん”の部分に放射線をあてて治療を行う。
胸部 X 線撮影と同様に、放射線があたっても、痛みや熱を感じることはない。
治療の目的は、完治を目指す場合と苦痛を緩和する場合の 2 つに分かれる。
単独で行われることもあるが、手術や薬物療法と併用されることもある。
2⃣ 放射線治療の仕組み
放射線は自然界にも存在するものだが、医療においては人工的にある種の放射線をつくり出して、診断や治療に利用する。
‟放射線治療”では、腫瘍を標的とし、治療に必要な最低限の周りの正常組織を含めて放射線をあてる。
‟放射線治療”を行う前提となっているのは放射線照射による危険性よりも患者の利益が十分に大きいことである。
また、‟放射線治療”の実施にあたっては、副作用が発生しないよう、あるいは極力小さくなるように細心の注意が払われている。
‟がん”は細胞の遺伝子異常により分裂・増殖の力が強くなっているが、一方で遺伝子( DNA )に傷がつきやすい・修復の力が弱いという特徴をもっている。
放射線は細胞内の DNA を切断して‟がん”細胞にダメージを与える。
3⃣ 放射線療法の流れ
主治医により‟放射線治療”が提案されたら、まず放射線腫瘍医(放射線治療を専門とする医師)による診察を受ける。
その後、治療法が検討され、治療のためのシミュレーション、治療計画の作成などを経て放射線の照射が開始される。
‟放射線治療”は、通院治療が一般的で、治療期間中は定期的に診察を受ける。
4⃣ 放射線療法の種類及び治療の装置と方法
現在、治療用放射線としては、 X 線、電子線、陽子線、重粒子線、α 線、β 線、γ 線、中性子線などが用いられている。
放射線治療装置としては、高エネルギー X 線を発生させるリニアックと呼ばれる装置が一般的である。
【リニアック装置】
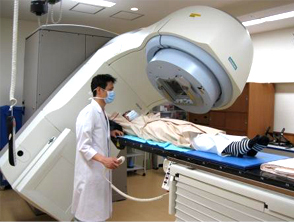
高い治療効果と少ない副作用を目指して、‟がん”細胞に多くの放射線量を照射し、周りの正常組織にはできる限り少ない量の放射線を照射する方法が開発されている。
最近では陽子線や重粒子線を用いた治療も注目され、保険適応の範囲も広がってきている。
‟放射線治療”では、体の外から放射線をあてる外部照射が一般的である。
治療中に痛みはないが、照射中は動かずにじっとしていることが必要である。
ほかには、放射性物質を体内に挿入する小線源治療や、飲み薬や注射で投与する核医学治療がある。
‟放射線治療”の時間は治療によって異なるが、約 10 ~ 30 分で、照射は土日と祝日を除き、毎日行うことが一般的である。
ほとんどの患者は通院で治療を受けており、多くは通常の日常生活を続けることができる。
5) 放射線療法の副作用及び治療中のサポート
放射線は正常組織にも影響を与えるが、正常組織は、‟がん”細胞ほどには放射線の影響を強く受けない。
治療内容や部位によって副作用の症状も違ってくる。
‟放射線治療”の副作用は、放射線治療中または終了直後に起こるもの(急性期)と、終了してから半年から数年たった後に起こるもの(晩期)がある。
また、‟放射線治療”の副作用は、全身的なものと、治療される部位に起こる局所的なものがある。
治療が決まったら、医師や看護師から、予想される症状や注意点、対処方法などの説明があるのでよく聞いておく。
‟放射線治療”では、治療内容によって、治療終了まで何週間もかかる場合がある。
体の変化や気持ちのつらさを感じたときは、ひとりで抱え込まずに周りの医療スタッフに遠慮なく相談するよう心がける。
5⃣ 放射線療法の費用
標準治療(※注 1 )の中で行われる一般的な‟放射線治療”は、公的医療保険の対象である。
(※注 1 ) 標準治療とは、科学的根拠に基づいた観点で、現在利用できる最良の治療であることが示され、ある状態の一般的な患者さんに行われることが推奨される治療をいう。一方、推奨される治療という意味ではなく、一般的に広く行われている治療という意味で「標準治療」という言葉が使われることもあるので、どちらの意味で使われているか注意する必要がある。なお、医療において、「最先端治療」が最も優れているとは限らない。「最先端治療」は、開発中の試験的な治療として、その効果や副作用などを調べる臨床試験で評価され、それまでの標準治療より優れていることが証明され推奨されれば、その治療が新たな「標準治療」となる。
一方で、例外的に、先進医療(※注 2 )として一部の医療機関でのみ行われる治療法もある。
(※注 2 ) 保険診療として認められていない医療技術の中で、保険診療とすべきかどうかの評価が必要であると厚生労働大臣が定めた治療法(評価療養)のこと。効果や安全性を科学的に確かめる段階の高度な医療技術で、実施できる医療機関が限定されている。
この場合、保険が適用されない部分の費用は、自己負担になるので、詳しくは、医師、もしくはがん相談支援センターに相談すると良い。
次回へ・・・。













